Effects of 24 Weeks Combined Rehabilitation Exercise Program on Functional Recovery in Obsess High Tibial Osteotomy Patients
Article information
Abstract
OBJECTIVES
This study aims to investigate the effects of a 24 weeks combined rehabilitation exercise program on the subjective questionnaire, isokinetic muscle function test and dynamic balance test of high tibial osteotomy patients with normal weights and obese individuals.
METHODS
Sixteen tibial osteotomy patients were recruited in the study. They were divided into two groups(normal weight group[n=8] or obesity weight group[n=8]). A pre-test consisting of subjective questionnaire, isokinetic muscle function test and Y balance test. Using the same test in 12 weeks, 24 weeks after the surgery. All groups completed the rehabilitation exercise program for the duration of 24 weeks.
RESULTS
The significant interaction was observed between group and time on the involve bilateral flexor strength deficits (p=.045) and the posteromedial reach distance (p=.041).
CONCLUSIONS
These results suggest that a 24 weeks rehabilitation exercise program is needed after high tibial osteotomy in order to restore the same level of activity as before surgery.
서론
근위경골절골술은 60~65세 이하의 활동적인 환자에서 무릎 관절(슬관절, knee joint) 안굽이 무릎(내반, varus knee) 변형이 동반된 내측 골관절염의 자기관절 보존 수술방법으로 사용된다. 관절 연골의 퇴행성 변화로 인한 넙적다리뼈(대퇴골, femur)와 정강이뼈(경골, tibia)의 비정상적인 축을 바로 잡아 주는 근위경골절골술은 무릎 관절 내측 관절에 작용하는 과도한 체중부하를 건강한 외측 관절로 옮겨줌으로써 통증 감소에 효과적이며, 퇴행 과정을 늦춰 향후 인공 무릎관절 전치환술(슬관절 전치환술, total knee arthroplasty)을 지연시킨다[1]. 개방부의 안정성이 떨어지고 불유합의 위험이 근위경골절골술의 단점으로 보고되었지만 최근 금속판이 개발되면서 절골 부위의 안정성을 증가시켜 무릎 내측 골관절염의 치료로 많이 시행되고 있으며 적절한 환자의 선택, 정확한 교정각의 성취, 수술 기술의 발전 및 초기부터 진행되는 기능회복운동 등을 통해 임상적 결과가 향상되고 있다[2].
최근의 근위경골절골술 후 체계적인 고찰에서의 여러 선행연구들은 근력강화를 위한 기능회복운동프로그램으로 등척성 수축부터 시작해서 열린사슬운동, 닫힌사슬운동 등 넙다리 네갈래근(대퇴사두근, quadriceps femoris muscle) 강화 방법이 단계별로 제시되고 있다[3].
일상생활 및 운동활동 복귀에 대한 체계적인 검토에서는 90% 가 수술 이후 일상생활에 복귀하였으며, 일상생활 복귀 시점은 2.9~3.5개월, 가벼운 수준의 운동활동으로의 복귀 시점은 6~12개월의 시간이 걸린다고 보고하였다[4]. 하지만 초기 기능회복 단계에서 근력강화와 함께 체중부하 운동은 근위경골절골술 후 일상생활에 필요한 기능을 회복하는데 필수적이지만 체중부하가 지연되거나 적절하게 이루어지지 않을 경우에는 통증, 기능 및 일상생활로의 복귀가 지연되어 삶의 만족도를 저하시키는 등 많은 불편감을 초래하게 된다[5].
Flecher 등[6]은 체질량지수가 30 kg/m2 미만인 경우, 근위 경골 절골술 후의 결과가 더 좋다고 보고하였으며, Naudie 등[7]은 이와는 상반된 결과로 체질량지수가 25 kg/m2 미만인 환자에서 더 좋지 않은 결과를 보인다고 보고하였다. 이는 체질량지수가 낮은 사람이 더 활동적 이며 절골술 부위에 더 많은 부하가 요구되기 때문이라고 주장하였다. 체중과 골 관절염 발생에 대한 논쟁은 아직까지 진행중이며[8], 보통 비만 환자의 경우 비만하지 않은 환자보다 연골 표면에 과부하 및 족저압력을 증가시킨다. 또한 근육에 과도한 부하를 주어 보행장애를 유발하고, 아디포카인 관련 염증으로 연골 이화작용과 같은 생체역학적 및 대사적 요인에 의한 증상을 악화시켜 수술 후 결과에 부정적인 영향을 미쳤다고 보고된 바 있다[9]. 앞선 선행연구들에 의하면 체질량지수 분류에 따른 근위경골절골술 환자의 수술 결과는 교정각이 유지되는 정도와 임상점수에만 초점이 맞춰져 있고[6-8,10], 일상 활동으로의 복귀에 중요한 지표인 수술 후 운동기능회복의 정도를 다룬 연구는 부족한 실정이다.
따라서 이 연구에서는 24주간의 복합 기능회복 운동프로그램이 정상체중 및 비만체중 근위경골절골술 환자의 기능회복에 미치는 영향을 분석하여 체중에 따른 기능회복 운동프로그램의 효과를 살펴보고자 한다.
연구방법
1. 연구대상
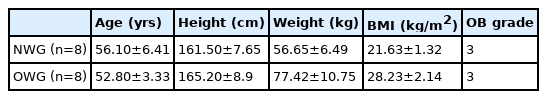
이 연구의 피험자들은 경기도 소재의 M 병원에서 동일 의료진에게 Outer Bridge grade 3~4, 내측 반월 연골판(반월상 연골, meniscus)의 퇴행성 손상, 안굽이 무릎 변형을 진단받고, 근위경골절골술 시행한 16명을 대상으로 선정하였다. 대상자들은 동반 수술을 하지 않은 단독 근위경골절골술 시행한 자로, 모집된 대상자들은 세계보건기구 아시아태평양지역과 대한비만학회의 기준으로 체질량지수에 따라 정상체중집단(normal weight group; NWG, n=8)과 비만체중집단(obesity weight group; OWG, n=8)으로 구분하였다. 모든 대상자에게 연구의 취지와 내용을 이해시키고 참가에 희망하는 대상자들에게만 동의를 구하고 실험을 진행하였다. 연구 대상자의 신체적 특성은 다음과 같다<Table 1>.
2. 실험절차
이 연구에서는 근위경골절골술 환자 16명을 대상으로 수술 전, 수술 후 12주, 24주에 주관적 설문검사, 등속성 근기능 검사, 동적 평형성 검사를 측정하였다. 모든 대상자는 수술 직후부터 12까지 센터방문 기능회복운동프로그램을 적용하였고, 13주 이후부터 24주까지는 가정기반 기능회복 운동프로그램으로 전환하여 시행하였다.
3. 운동 중재
이 연구의 운동중재는 Choi 등[11]이 제시한 근위경골절골술 후 기능회복운동프로그램을 근거로 하였다. 총 3단계 프로그램 중 각 단계별 주차 설정 및 프로그램의 내용을 환자의 상태에 알맞게 최적화하여 수정 보완하여 시행하였다<Table 2>. 모든 대상자는 총 12주 동안 센터를 방문하여 주 3회, 1회당 50분씩 기능회복운동프로그램을 시행하였다. 13주부터 24주까지는 가정 기반 기능회복운동프로그램으로 전환하여 시행하였으며, 기존 3단계(7-12주)에 해당하는 운동동작 및 일상생활로의 복귀에 도움이 되는 동작들을 추가로 실시하였다. 운동강도는 기존 3단계(7-12주)보다 더 높은 운동강도인 6~20 Borg의 운동자각도 중 13에서 15인, ‘약간 힘들다.’에서 ‘힘들다.’정도로 점차 증가시켰으며, 주 3회, 1회당 50분씩 실시하였다.
4. 측정방법 및 측정도구
1) 주관적 설문평가
주관적 설문평가는 무릎 통증이 일상생활을 하는데 어떠한 영향을 주었는지에 대한 정보를 치료사에게 제공하기 위해 고안된 검사로 환자의 주관적 판단을 기준으로 8개 항목 각각에 대한 가능한 응답에 임의의 점수를 기록한 후 이를 합산하여 상태를 평가하는 방법인 Lysholm scale과 총 18개의 문항으로 구성된 International Knee Documentation Committee (IKDC) score, 통증 및 증상 11문항, 이학적 증상 5문항, 신체적 기능 19문항, 사회 정서적 기능 6문항으로 구성된 Korea Knee Score (KKS)을 주관적 설문검사로 평가하였다[12,13].
2) 등속성 근기능 검사
등속성검사 장비(Cybex humac norm, Cybex, USA)를 이용하여 무릎 폄근(신전근, extensor muscle)과 굽힘근(굴곡근, flexor muscle)의 근력과 근지구력을 측정하였다. 근력은 60°/sec에서 총 6회 수행하여 무릎 건측과 환측의 체중당 최대 우력(peak toque/body weight, %)을 측정하였으며, 근지구력은 180°/sec에서 총 12회 수행하여 무릎 건측과 환측의 전체 일량(total work, Nm)을 측정하여 양측의 근력과 근지구력 결손 비율을 평가하였다[14].
3) 동적평형성 검사
동적평형성 검사는 Y-Balance test (YBT) kit (Professional Y-Balance Test Kit_Holz)을 이용하여 측정하였다. YBT는 한 발로 선 자세에서 근력, 유연성, 고유수용성 능력을 평가함으로써 기능적 대칭성을 평가한다. 대상자는 YBT의 중앙에 선 후 두 손을 허리 위에 올려 전방(anterior; AN), 후내측(posteromedial; PM) 및 후외측(posterolateral; PL) 도달거리 순서로 측정하였다. 측정방법은 대상자가 발끝으로 표시자를 최대한 밀어낸 후 시작 자세로 돌아오게 하였고, 도달 거리는 1cm로 기록하였으며, 양측 각각 1번의 연습을 진행한 후에 3회 측정하여 가장 높은 값을 채택하였다[15].
5. 통계처리
이 연구의 가설을 검증하기 위하여 실험에서 얻어진 검사자료를 Window용 SPSS/PC 21.0 프로그램을 사용하여 분석하였다.
집단(정상체중, 비만체중)과 측정 기간(수술 전, 수술 후 12주, 수술 후 24주)차이를 비교분석하기 위해 이원 반복측정 분산분석(two-way repeated measures ANOVA)을 실시하였으며. 측정 기간에 따른 차이를 알아보기 위해 사후비교(contrast)를 단순(simple)-첫번째(first)와 반복(repeated)방법으로 실시하였다. 이 연구의 가설검증을 위한 통계학적 유의 수준은 a=.05로 설정하였다.
연구 결과
1. 주관적 설문 평가
주관적 설문 평가 점수는 <Table 3>에 제시한 바와 같다. Lysholm 점수는 집단 간에서 유의한 차이가 없었으나 측정기간에서는 유의한 차이가 있었으며(p=.005), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 전, 수술 후 12주보다 수술 후 24주가 높게 나타났고 비만체중집단은 수술 후 12주보다 수술 후 24주가 높게 나타났다.
IKDC 점수는 집단 간과 측정기간에서 유의한 차이가 없었으며, 집단과 측정기간 간의 상호작용 효과도 없는 것으로 나타났다.
KKS 점수는 집단 간에서 유의한 차이가 없었으나, 측정기간에서는 유의한 차이가 있었으며(p<.001), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 전보다 수술 후 24주가 높게 나타났고 비만체중집단은 수술 전, 수술 후 12주보다 수술 후 24주가 높게 나타났다.
2. 근력, 근력 결손율 및 근지구력, 근지구력 결손율의 변화
1) 환측 근력의 변화
등속성 각속도 60°/sec에서 등속성 폄근과 굽힘근 환측의 근력 변화는 <Table 4>에 제시한 바와 같다. 등속성 폄근은 집단 간에서 유의한 차이가 없었으나, 측정기간에서는 유의한 차이가 있었으며(p=.002), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 후 12주 보다 24주가 높게 나타났고 비만체중집단은 수술 전이 수술 후 12주, 수술 후 24주보다 높게 나타났다.
등속성 굽힘근은 집단 간에서 유의한 차이가 없었으나, 측정기간에서는 유의한 차이가 있었으며(p<.001), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 후 12주 보다 24주가 높게 나타났고 비만체중집단은 수술 전이 수술 후 12주, 수술 후 24주보다 높게 나타났다.
2) 양측 근력 결손율의 변화
등속성 폄근, 굽힘근 양측 근력 결손율의 변화는 <Table 5>에 제시한 바와 같다. 등속성 폄근의 양측 근력 결손율은 집단 간에서 유의한 차이가 없었으나, 측정기간에서는 유의한 차이가 있었으며(p=.003), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 후 12주가 수술 후 24주보다 높게 나타났고 비만체중집단은 수술 전보다 수술 후 12주가 높게 나타났다.
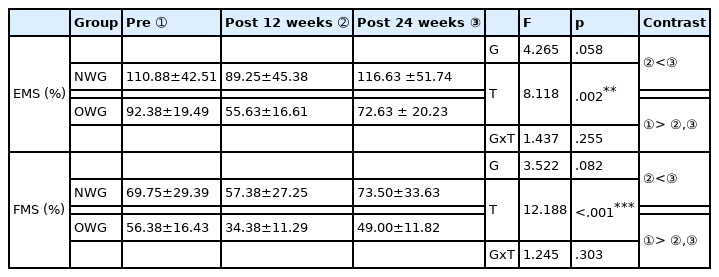
등속성 굽힘근의 양측 근력 결손율은 집단(p=.025)과 측정기간(p=.005)에서 유의한 차이가 있었다. 또한, 집단과 측정기간 사이의 상호작용 효과에서도 유의한 차이가 나타났다(p=.045). 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 전이 수술 후 24주보다 높게 나타났고 비만체중집단은 수술 전보다 수술 후 12주가 높게 나타났으며 수술 후 12주가 수술 후 24주보다 높게 나타났다.
3) 환측 근지구력의 변화
등속성 각속도 180°/sec에서 등속성 폄근, 굽힘근 환측의 근지구력(총 일량 값) 변화는 <Table 6>에 제시한 바와 같다. 등속성 폄근 환측의 근지구력은 집단 간에서 유의한 차이가 없었으나, 측정기간에서는 유의한 차이가 있었으며(p=.005) 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 수술 후 12주 보다 24주가 높게 나타났고 비만체중집단은 수술 전이 수술 후 12주보다 수술 후 24주보다 높게 나타났다.
등속성 굽힘근 환측의 근지구력은 집단간에서 유의한 차이가 없었으나, 측정기간에 따라 유의한 차이가 있었고(p<.001) 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 유의한 차이가 나타나지 않았고 비만체중집단은 수술 전이 수술 후 12주보다 높게 나타났고, 수술 후 12주보다 24주보다 높게 나타났다.
4) 양측 근지구력 결손율의 변화
등속성 각속도 180°/sec에서 등속성 폄근, 굽힘근 양측 근지구력 결손율의 변화는 <Table 7>에 제시한 바와 같다. 등속성 폄근의 양측 근지구력 결손율은 집단 간에서 유의한 차이가 없었으나, 측정기간에서는 유의한 차이가 있었으며(p=.008), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 유의한 차이가 나타나지 않았고 비만체중집단은 수술 전보다 수술 후 12주가 높게 나타났고 수술 후 12주가 수술 후 24주보다 높게 나타났다.
등속성 굽힘근의 양측 근지구력 결손율은 집단 간에서 유의한 차이가 있었으나(p=.038), 측정기간에서는 유의한 차이가 없었으며, 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단은 유의한 차이가 나타나지 않았고 비만체중집단은 수술 전보다 수술 후 12주가 높게 나타났고 수술 후 12주가 수술 후 24주보다 높게 나타났다.
3. 동적 평형성
근위경골절골술 후 YBT의 AN, PM 및 PL의 변화는 <Table 8>에 제시한 바와 같다.
1) AN의 변화
AN은 집단 간에서 유의한 차이가 없었으나, 측정기간에 따라 유의한 차이가 있었으며(p=.009), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단에서는 유의한 차이가 나타나지 않았고 비만체중집단은 수술 전이 수술 후 12주보다 높게 나타났고 수술 후 12주보다 수술 후 24주가 높게 나타났으며 수술 전이 수술 후 24주보다 높게 나타났다.
2) PM의 변화
PM은 집단 간에서 유의한 차이가 없었으나, 측정기간에 따라 유의한 차이가 있었으며(p=.009), 집단과 측정기간 간의 상호작용 효과는 없는 것으로 나타났다. 측정기간에 따른 사후비교 결과, 정상체중집단에서는 유의한 차이가 없었고 비만체중집단에서 수술 후 12주보다 수술 후 24주에 높게 나타났다.
3) PL의 변화
PL은 집단 간에서 유의한 차이가 없었고, 측정기간에서는 유의한 차이가 없었으며. 집단과 측정기간 간의 상호작용 효과도 없는 것으로 나타났다.
논의
근위경골절골술 후 체질량 지수에 따른 기능회복의 정도를 알아보기 위해 집단별 주관적 설문평가를 실시한 결과 Lysholm 점수와 KKS 점수에서 집단간의 차이는 없었고, 측정기간에 따른 차이는 있었지만 상호작용 효과는 없는 것으로 나타났다. 이는 Morris 등[16]이 17명의 근위경골절골술 환자를 대상으로 가속화 기능회복운동을 적용한 결과, 수술 후 3개월에는 수술 전 점수보다 떨어지지만 3개월 이후 점진적으로 개선되어 수술 후 6개월 시점에서는 수술 전과 비슷한 점수를 보여 이 연구의 결과와 일치한다.
등속성 근기능 검사 결과 60°/sec에서의 폄근과 굽힘근의 체중당 최대우력은 정상체중집단에서 수술 후 12주 보다 24주에서 높게 나타났고 비만체중집단에서는 수술 전이 수술 후 12주와 24주보다 높게 나타났다. 또한 비만체중집단은 수술 전에서 수술 후 12주에 걸쳐 큰 폭의 굽힘근 양측 근력 결손율이 있었으며, 수술 후 12주에서 수술 후 24주에 걸쳐 큰 폭의 굽힘근 양측 근력 결손율 회복이 있었다. 이러한 결과로 볼 때 복합 기능회복운동프로그램은 비만체중집단이 굽힘근의 양측 근력 결손율의 회복에 정상체중집단 보다 더 큰 긍정적인 영향을 미친 것으로 판단된다. Kawazoe와 Takahashi[17]는 평균 연령 66세 근위경골절골술 환자 26명을 대상으로 근력의 회복 양상을 분석한 결과, 이 연구의 폄근 및 굽힘근의 양측 결손율 회복양상과 유사하게 수술 후 12주에 급격한 근력 감소를 보이지만 수술 후 24주에는 근력수준이 회복된다고 보고하였다. 그러나 수술 후 24주가 경과한 시점에서도 정상체중집단의 폄근 양측 결손율 및 비만체중집단의 폄근과 굽힘근 양측 결손율의 차이가 20% 이상으로 나타나고 있어 완전한 회복이 되지 않음을 알 수 있었다. 따라서 추후 장기간의 추적 및 기능회복운동프로그램의 고도화 및 보완에 대한 추가적인 연구가 필요하다. Maffiuletti 등[18]은 정상체중보다 비만체중에서 체중당 최대 우력이 낮게 나타난다고 하였으며, Choi 등[19]은 비만체중 노인에게서 정상체중 노인보다 더 느린 근섬유 수축, 낮은 근력이 나타났다고 보고함에 따라 비만체중의 환자들에게 기능회복운동프로그램과 같은 초기기능회복프로그램 적용을 더욱 강조할 필요가 있다. 근지구력은 최대근력의 일정 무게를 연속하여 들어 올릴 수 있는 능력으로 근력과 밀접한 관계가 있다[20]. 180°/sec에서의 근지구력 결과는 60°/sec에서의 근력 결과와 일치되는 결과를 보였다.
YBT 검사 결과 환측 AN에서 정상체중집단은 유의한 차이가 나타나지 않았으나 비만체중집단은 수술 전보다 수술 후 12주에 감소된 도달거리를 보였다. 수술 후 24주에는 12주에 비해 도달 거리가 증가하였으나 수술 전보다는 감소되었다. Lee 등[21]은 40대 여성의 무릎 관절 굽힘근의 근력과 AN, PM, 및 PL사이에 상관관계가 있다고 보고하였으며, 이 연구결과에서도 굽힘근의 근력수준이 비만체중집단에서 수술 후 24주에도 수술 전의 근력수준보다 감소된 값을 보였으므로 Lee 등[21]의 연구결과와 어느 정도 일치한다고 보여진다. 정상체중집단의 환측 PM에서는 유의한 차이가 나타나지 않았으나 비만체중 집단에서는 수술 후 12주보다 수술 후 24주에 감소된 도달거리를 보였다. 또한 집단과 측정기간에 따른 상호작용효과도 보였다. Greve 등[22]은 균형 수준에 영향을 미칠 수 있는 측면 중 하나는 체질량 지수(BMI)이고, 높은 체질량 지수는 자세 균형을 유지하기 위해 더 많은 변위를 요구한다고 보고하여 이 연구에서 비만체중집단의 환측 PM이 정상체중집단에 비해 수술 후 12주에서 수술 후 24주에 더 큰 폭으로 개선되었다고 생각된다. 기능회복운동프로그램의 핵심은 근신경 조절 능력의 개선이며, 다관절 및 다양한 사슬형태의 운동과 함께 균형훈련 프로그램에 반영하는 것이다[23]. 특히 비만체중집단의 환측 PM에 긍정적인 영향을 미친 것은 더 많은 체중 부하로 인해 기능회복프로그램이 자세조절에 필요한 균형능력 개선에 보다 많은 영향을 주었다고 판단된다. 근위경골절골술 후 24주에도 수술 전보다 감소된 도달 거리를 보인 것은 Brehme 등[24]의 근위경골절골술 후 자세 안정성과 조절의 개선이 일어나려면 6개월 이상이 필요할 수 있다는 연구 결과와 일치한다.
결론
이 연구에서는 24주간의 복합 기능회복 운동프로그램이 정상체중 및 비만체중 근위경골절골술 환자의 주관적 설문평가, 등속성 근기능 검사, 동적 평형성 검사에 미치는 효과를 분석한 결과, 수술 후 12주에는 완전한 회복을 보이지 않았지만 수술 후 24주에는 대부분 수술전과 동일한 수준의 기능적 능력을 보였다. 이는 근위경골절골술 후 24주 동안 기능회복운동프로그램을 시행해야 수술 이전의 일상생활로 활동이 가능하다는 것을 시사한다.
또한, 추후 24주 이후 장기적으로 추적 관찰할 필요가 있고 어느 정도의 기능회복능력(주관적 설문평가, 등속성 근기능 검사, 동적 평형성 검사)이 일상생활 및 가벼운 수준의 운동 활동을 할 수 있을지에 대한 지표 수립을 위해 더 많은 사례를 대상으로 지속적으로 연구해 볼 필요가 있다.
Acknowledgements
이 논문은 김민아의 석사 학위 논문을 수정 보완한 것임.